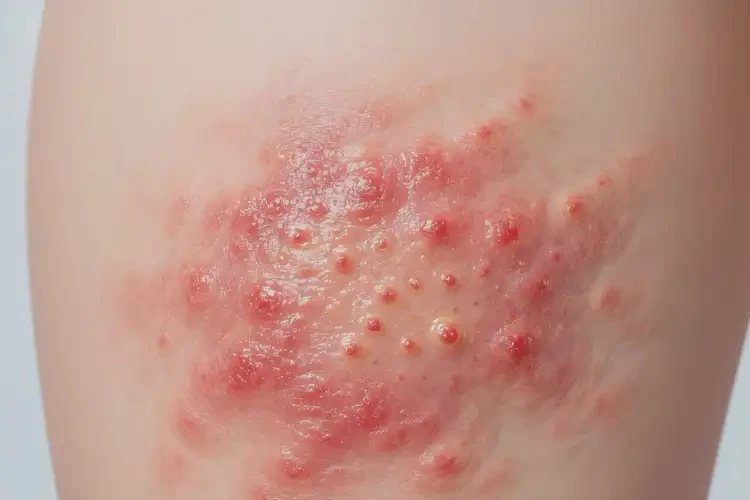
多数哺乳期妈妈屁股出湿疹在科学干预下可在2-4周控制症状,坚持护理与规避诱因可实现临床治愈并减少复发。
哺乳期女性因激素波动、局部潮湿、摩擦及免疫状态变化,臀部易出现湿疹,表现为红斑、丘疹、渗液甚至结痂伴瘙痒。该状况虽与哺乳阶段生理特点相关,但并非不可逆,通过明确病因、安全用药、改善环境与生活方式,能够显著缓解并达到长期稳定,关键在于个体化方案与持续管理。
(一) 病因与发生机制
- 生理与激素因素
哺乳期雌激素与孕激素水平变化可影响皮肤屏障功能,使臀部更易受外界刺激引发湿疹。坐卧时间久、局部受压与汗液滞留会削弱角质层保护力。 - 局部环境诱因
尿布更换不及时、透气性差的衣物、频繁擦拭致机械损伤,均会增加潮湿与摩擦风险,诱发或加重炎症反应。 - 免疫与过敏背景
部分妈妈合并过敏体质或既往有特应性皮炎史,接触洗涤剂、化纤面料或食物过敏原后,免疫反应可在臀部形成局限病灶。
| 诱因类别 | 典型表现 | 对湿疹进程的影响 | 常见关联场景 |
|---|---|---|---|
| 激素波动 | 皮肤变薄、易红 | 降低屏障修复速度 | 产后初期、哺乳频繁期 |
| 潮湿闷热 | 浸渍、发白 | 促进细菌/真菌共生,加重炎症 | 久坐、穿不透气护垫 |
| 摩擦刺激 | 表皮破损 | 诱发二次感染,延长愈合 | 粗糙衣物、用力擦拭 |
| 过敏反应 | 突发红斑、剧痒 | 激发Ⅳ型迟发超敏反应 | 接触含香精湿巾、特定食物 |
(二) 诊断与鉴别要点
- 临床表现识别
臀部湿疹多呈对称性分布,急性期见红斑、丘疱疹、渗液;慢性期皮肤增厚、苔藓化伴色素沉着。瘙痒明显且常夜间加重。 - 必要排查项目
需与真菌感染(如股癣)、接触性皮炎、间擦疹区分,可通过伍德灯检查、皮损刮片镜检明确病原或排除其他炎性皮肤病。 - 哺乳特殊考量
诊断应避免过度侵入性操作,优先选择不影响哺乳的观察与无创检测,保证母婴安全前提下获取精准判断。
| 疾病类型 | 分布特点 | 皮损形态 | 伴随症状 | 关键鉴别线索 |
|---|---|---|---|---|
| 臀部湿疹 | 对称、屈侧为主 | 红斑、渗液、苔藓化 | 剧痒 | 病程反复、与刺激因素相关 |
| 股癣 | 单侧或弧形扩展 | 边缘隆起鳞屑斑 | 轻度痒 | 真菌镜检阳性、抗癣治疗有效 |
| 接触性皮炎 | 与接触物形状一致 | 红肿、水疱 | 灼痛 | 去除刺激物迅速好转 |
| 间擦疹 | 皮肤皱褶处 | 红斑、糜烂 | 刺痛 | 多汗、摩擦显著 |
(三) 安全有效的治疗策略
- 基础护理与防护
保持臀部清洁干燥,选用无香料低敏清洁剂,温水冲洗后轻拍干;使用纯棉透气内裤与护垫,减少局部摩擦与潮湿;定时变换体位,避免久坐。 - 外用药物选择
哺乳期应在医生指导下选用安全性高的外用药。轻度可用弱效糖皮质激素乳膏短期控制炎症;渗出期配合收敛剂;继发感染加用抗真菌或抗菌制剂。避免大面积、长期使用强效激素。 - 系统干预与替代疗法
瘙痒严重影响生活时,可短期口服抗组胺药(需确认哺乳期安全分级);中医外洗或保湿修复类医学护肤品可辅助恢复屏障,但须避免不明成分致敏。
| 治疗方式 | 适用阶段 | 代表方案 | 优势 | 注意事项 |
|---|---|---|---|---|
| 皮肤护理 | 全程基础 | 温和清洁+保湿+透气 | 安全、防复发 | 避免碱性皂、过热冲洗 |
| 外用抗炎 | 急性期 | 弱效糖皮质激素(如氢化可的松) | 快速缓解红肿痒 | 限时使用、避开口鼻会阴黏膜 |
| 外用抗感染 | 合并感染 | 抗真菌/抗菌药膏 | 控制混合感染 | 依培养结果选药 |
| 口服止痒 | 重症瘙痒 | 哺乳期安全抗组胺药 | 提高舒适度 | 遵医嘱剂量疗程 |
| 屏障修复 | 慢性恢复期 | 医用保湿剂(神经酰胺配方) | 增强角质层防御 | 先皮试、小面积试用 |
(四) 预防与长期管理
- 生活习惯优化
合理安排哺乳与休息,避免长时间坐姿;运动适度促进血液循环;控制体重减轻局部压力。 - 饮食与环境调节
对已知过敏食物忌口,增加富含ω-3脂肪酸与维生素的食物,有助抗炎;居室维持适宜温湿度,减少尘螨与化学刺激。 - 监测与随访
建立症状记录,发现加重信号及时就医;阶段性评估皮肤屏障状态与复发风险,调整防护与治疗方案,实现稳定控制。
哺乳期屁股出湿疹是可治且能长期管理的皮肤问题,其预后取决于诱因控制、规范治疗和持续防护的结合。通过理解湿疹的成因与特点,采取安全的外用与护理手段,配合改善局部微环境与生活习惯,多数妈妈不仅能缓解症状,还可在哺乳期内保持良好皮肤健康,显著降低复发可能,从而兼顾母婴舒适与生活质量。