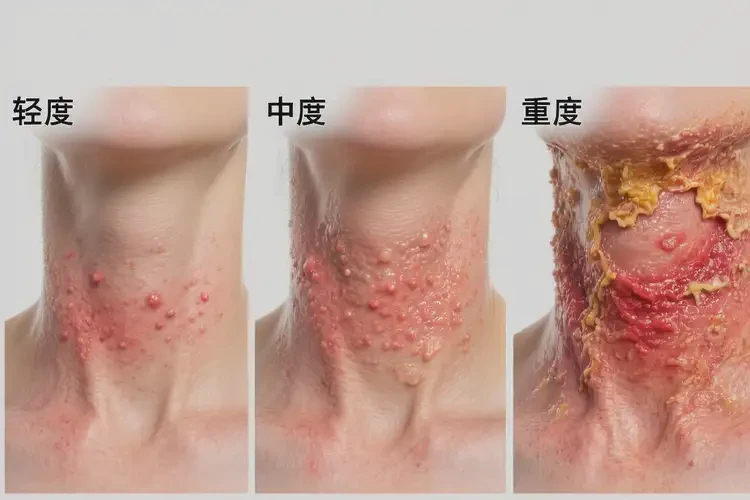
轻度多在1-2周缓解,中度约2-4周,重度往往难以自愈需干预;整体自愈窗口一般为1-4周,超过4周未改善或反复发作应就医评估。
颈部是青少年湿疹好发部位之一,常受汗液、摩擦、过敏原等刺激。是否可“放着不管”取决于病情轻重、诱因是否可控、护理是否到位。轻症在去除诱因并规范护理下,常能在1-2周好转;中度多需2-4周;重症往往迁延,易继发感染并影响学习与生活,应尽早规范治疗与随访。
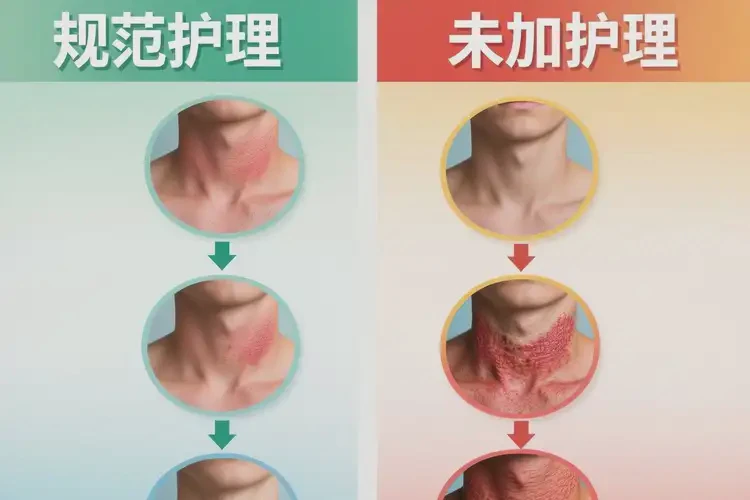
一、自愈可能性与时间窗
- 轻度皮损(局部红斑、少量丘疹、无明显渗出):去除诱因并加强保湿后,常在1-2周内逐渐缓解。
- 中度皮损(红斑更明显、伴丘疹/轻度渗出):通常需要2-4周;若反复抓挠或护理不当,恢复时间延长。
- 重度皮损(渗出、结痂、糜烂或范围较大):往往难以自行消退,病程可迁延数月甚至更久,并增加继发细菌感染风险。
- 影响自愈的关键因素:个体差异、免疫炎症反应、皮肤屏障状态、过敏原与刺激物暴露、护理是否规范。
- 时间节点提示:若超过4周仍未改善或频繁复发,建议至皮肤科评估病因与治疗方案。

二、需要尽快就医的情况
- 出现脓性分泌物、明显红肿疼痛、发热等感染征象。
- 皮损面积超过体表10%、泛发或影响睡眠与日常活动。
- 规范护理与避免诱因后仍>4周未改善,或反复发作影响生活质量。
- 需要个体化用药指导(如外用糖皮质激素或口服抗组胺药)及过敏原检测/斑贴试验评估。
三、在家护理与日常管理
- 基础保湿:每日规律涂抹低敏保湿霜(如凡士林),沐浴后3分钟内涂抹以修复皮肤屏障。
- 清洁与沐浴:水温<37℃,避免碱性沐浴露;缩短洗澡时长,避免搓洗。
- 环境与穿着:室内相对湿度50%-60%;选择纯棉、宽松衣物,减少颈部摩擦。
- 避免刺激与抓挠:远离已知过敏原(花粉、尘螨、动物毛发等);必要时冷敷缓解瘙痒。
- 饮食记录:急性期可记录可能诱发症状的食物(如海鲜、坚果),并与医生讨论是否需要进一步评估。
四、常见误区与澄清
- “湿疹=皮肤太湿”:实为皮肤屏障受损与炎症所致,干燥与屏障修复是关键。
- “所有湿疹都能自愈”:轻中度有机会在1-4周缓解,但重度常需药物与规范护理,等待可能加重与感染。
- “激素药膏一定有害”:在医生指导下短期、适量使用外用糖皮质激素是安全有效的;2岁以上面部/颈部可选钙调磷酸酶抑制剂作为替代。
- “抓挠能止痒”:抓挠会加重炎症与苔藓样变,应通过保湿、冷敷、抗组胺药等控制瘙痒。
五、不同情形的自愈与治疗对比
| 情形 | 自愈可能性 | 典型时间窗 | 主要风险 | 首选措施 |
|---|---|---|---|---|
| 轻度(局部红斑/少量丘疹,无渗出) | 较高 | 1-2周 | 抓挠后加重、轻度感染 | 避免诱因、强化保湿、减少摩擦 |
| 中度(红斑明显,伴丘疹/轻度渗出) | 中等 | 2-4周 | 继发感染、迁延反复 | 规范保湿+必要时外用糖皮质激素短期控制炎症 |
| 重度(渗出、结痂、糜烂或范围大) | 低 | 难以自愈,常需>4周至数月 | 感染、瘢痕、睡眠与学习受影响 | 尽快就医;评估是否需外用/口服药与过敏原检测 |
| 反复发作(>4周未改善或频繁复发) | 依赖干预 | 不确定 | 慢性化、生活质量下降 | 皮肤科评估、制定长期管理计划 |
颈部湿疹并非都能自行痊愈,轻症在去除诱因并规范护理下常于1-2周缓解,中度多在2-4周内好转;重度或反复迁延者应及时医疗干预以降低感染与复发风险。坚持保湿、避免刺激、必要时规范用药,并建立个体化的诱因管理与随访,通常能更快控制症状并提升生活质量。
