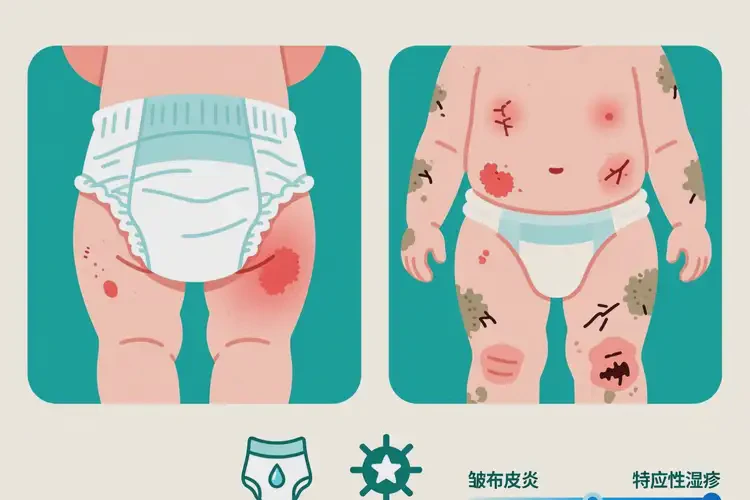
约50%的婴儿期湿疹可在1-3年内自愈,但臀部区域的皮疹需首先明确是否为“湿疹”或“尿布皮炎”,其自愈可能性与类型、护理干预密切相关。 婴儿臀部出现的红色皮疹,常被家长笼统称为“湿疹”,但绝大多数实为尿布皮炎(即尿布疹),属于刺激性接触性皮炎的一种;而真正的特应性皮炎(湿疹)在尿布区因尿液冲刷及湿度高,反而常呈相对“豁免”状态。尿布皮炎在规范护理下通常数天至2周内明显改善或消退,具备高度自愈倾向;若为湿疹累及臀部,则需结合全身表现与过敏背景综合判断,其病程更长、易反复,但仍有较大概率随年龄增长而缓解。
一、明确皮疹性质是判断自愈可能性的前提
尿布皮炎(尿布疹) vs. 特应性皮炎(湿疹)的核心差异
婴儿臀部最常见的皮损并非典型湿疹,而是由局部潮湿、摩擦及尿液/粪便中氨、蛋白酶、脂肪酶等刺激引发的尿布皮炎。其与湿疹的鉴别要点见下表:特征项
尿布皮炎
特应性皮炎(湿疹)
主要病因
物理性刺激(潮湿、摩擦) + 化学性刺激(尿、便分解产物)
遗传过敏体质 + 皮肤屏障缺陷 + 免疫异常
典型部位
尿布覆盖区(臀、会阴、大腿内侧),皱褶处常 spared
面部、头皮、四肢伸侧(婴儿期),尿布区常相对 spared
皮损形态
边界不清的弥漫性红斑,严重时有糜烂、溃疡;若继发念珠菌感染,则见卫星状丘疹/脓疱
红斑、丘疹、渗出、结痂、苔藓化,剧烈瘙痒(婴儿表现为烦躁、揉蹭)
自愈性
在加强护理(勤换尿布、清洁、保湿、护臀)后,通常3-7天起效,1-2周显著改善或自愈
婴儿期发病者,约50%于5岁前自愈,部分可持续至青春期或成年
关键诱因
尿布更换不及时、密闭不透气、腹泻、抗生素使用(致菌群失调)
食物过敏(牛奶、鸡蛋等)、吸入性过敏原(尘螨、花粉)、汗液刺激、皮肤干燥
继发感染显著影响病程与自愈能力
无论是尿布皮炎还是湿疹,一旦皮肤屏障破坏,极易继发念珠菌(真菌)或金黄色葡萄球菌(细菌)感染。此时皮疹会迅速加重,出现渗液、脓疱、边界清晰的隆起边缘(念珠菌特征),自愈可能性大幅降低,必须使用抗真菌药或抗生素药膏治疗才能控制。个体过敏背景是预后关键
若婴儿除臀部外,面部、躯干或四肢伸侧反复出现典型湿疹,或有父母过敏史(哮喘、过敏性鼻炎、湿疹)、本人食物过敏或血清IgE升高,则提示为特应性皮炎。这类皮疹在臀部可能为泛发表现之一,其自愈过程更漫长,且未来发生过敏性鼻炎、哮喘的风险显著增高(即“过敏进程”)。
二、影响自愈进程的核心干预措施
基础护理:尿布皮炎自愈的基石
立即且持续的护理改善是尿布皮炎自愈的关键:- 勤换尿布:每2-3小时或排便后立即更换,减少皮肤接触刺激物时间。
- 温水清洗:避免使用含酒精、香精的湿巾,排便后用流动温水冲洗或软布蘸水轻柔清洁。
- 充分干燥:清洁后轻拍干或自然晾干(暴露臀部5-10分钟),确保皮肤完全干燥再穿尿布。
- 隔离保护:在干燥皮肤上厚涂含氧化锌(≥20%)或凡士林的护臀膏,形成物理屏障。
药物干预:打破“炎症-搔抓-屏障破坏”恶性循环
对于明确诊断的特应性皮炎或严重/顽固性尿布皮炎,单靠护理常不足:- 轻度炎症:可短期(≤7天)使用弱效糖皮质激素药膏(如1%氢化可的松),每日1次,控制炎症后过渡到保湿剂维持。
- 念珠菌感染:必须使用抗真菌药膏(如咪康唑、克霉唑),通常需持续应用至皮疹消退后再维持数日。
- 皮肤屏障修复:规律使用无香精、无刺激的保湿润肤剂(如含神经酰胺、甘油配方),每日多次,是减少复发、促进长期自愈的根本。
规避环境与饮食诱因
对于过敏体质婴儿:- 环境控制:保持居室凉爽(<24℃)、湿度适宜(40-60%),使用防螨床罩,避免接触毛绒玩具、宠物皮屑。
- 饮食管理:母乳喂养是预防和管理湿疹的重要手段;如怀疑牛奶蛋白过敏,需在医生指导下进行诊断性饮食回避与激发试验,切勿自行盲目忌口。
绝大多数婴儿臀部皮疹在精准识别病因并实施针对性护理后,可迅速缓解并自愈;若误判为普通湿疹而忽视尿布皮炎的特殊护理需求,或对真正的特应性皮炎未予规范管理,则可能迁延不愈、反复发作,甚至影响远期健康。家长应学会初步鉴别,对持续超过1周无改善、加重或伴有发热、脓液的皮疹,务必及时就医明确诊断。