空腹血糖23.6 mmol/L是糖尿病急性并发症(如糖尿病酮症酸中毒或高渗高血糖状态)的高度警示信号,需立即就医,延迟处理可能在数小时至1-2天内危及生命。
该数值远超正常空腹血糖(3.9–6.1 mmol/L)与糖尿病诊断阈值(≥7.0 mmol/L),已进入危急值范围;它表明体内胰岛素绝对或相对严重缺乏,导致葡萄糖无法进入细胞供能,肝脏被迫大量分解脂肪和蛋白质,产生酮体并引发代谢性酸中毒,或导致极度脱水与血浆渗透压显著升高,进而损害循环、神经及多器官系统功能,是一种需要急诊抢救的内科急症。

一、 核心病理机制与直接危险
能量代谢崩溃与酮体风暴 当胰岛素严重不足时,细胞陷入“能量饥荒”,身体转而大量分解脂肪以供能。此过程在肝脏内产生β-羟丁酸、乙酰乙酸等酮体,它们属于酸性物质。当生成速度远超肾脏排泄能力时,即引发代谢性酸中毒,直接抑制心肌收缩、降低血管张力,并干扰中枢神经系统功能。
渗透性利尿与致命脱水 极高的血糖浓度远超肾糖阈(约10 mmol/L),导致大量葡萄糖随尿液排出,同时带走大量水分与电解质(如钠、钾),形成渗透性利尿。这会造成严重脱水(体重可减轻10%以上)和电解质紊乱,使血容量锐减、血压下降,最终导致休克与急性肾损伤。
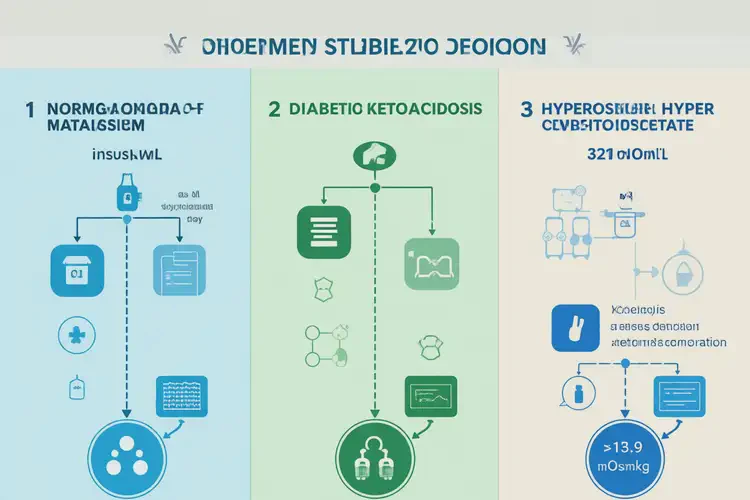
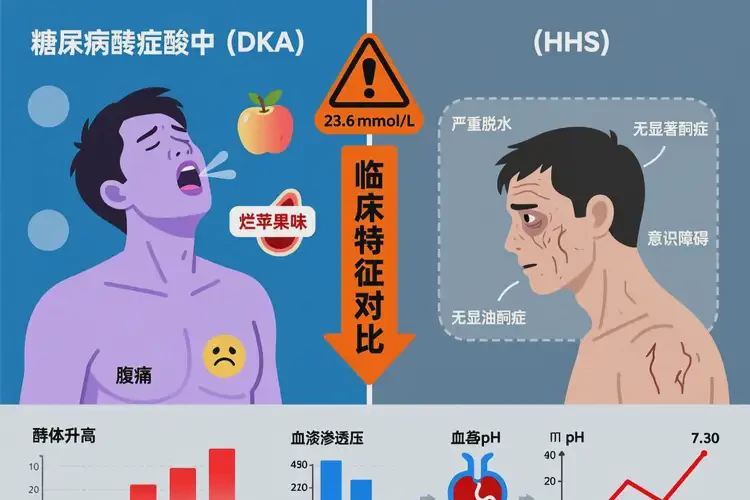
高血糖危象的两大主要类型 空腹血糖23.6 mmol/L通常指向以下两种危象,其核心区别在于酮症/酸中毒的严重程度与血浆渗透压水平:
特征对比项
糖尿病酮症酸中毒 (DKA)
高渗高血糖状态 (HHS)
典型血糖范围
13.9–33.3 mmol/L (250–600 mg/dL)
≥33.3 mmol/L (≥600 mg/dL),但中早期可低于此值
血酮体/尿酮
显著升高
轻度升高或阴性
动脉血pH值
<7.3
>7.3
血浆有效渗透压
可升高,但通常<320 mOsm/kg
>320 mOsm/kg
意识障碍
可有嗜睡、意识模糊
更常见且严重(谵妄、昏迷)
常见人群
多见于1型糖尿病,新发2型亦可发生
中老年2型糖尿病患者多见
主要诱因
胰岛素中断、感染、创伤
感染、急性疾病(中风、心梗)、药物(如糖皮质激素)
注:部分患者可呈现DKA与HHS的混合状态,病情更为凶险。
二、 常见诱因与中年人群的特殊风险
新发2型糖尿病的“冰山一角” 部分中年人在首次出现极度高血糖前,可能已存在多年无症状的胰岛素抵抗与β细胞功能缓慢衰退。当遭遇应激事件时,残存功能不堪重负,血糖急剧飙升,23.6 mmol/L可能是其首次暴露的严重表现。
已知糖尿病患者的管理失控 对于已确诊患者,常见诱因包括:擅自停用胰岛素或降糖药、遭遇严重感染(如肺炎、尿路感染)、发生急性心脑血管事件、使用升高血糖的药物(如糖皮质激素、某些利尿剂),或经历重大创伤/手术。
“应激性高血糖”的极端表现 严重的生理或心理应激(如大手术、心肌梗死、中风)会促使肾上腺素、皮质醇、胰高血糖素等升糖激素大量分泌,暂时性、剧烈地拮抗胰岛素作用,导致血糖骤升。若患者本身存在胰岛功能储备不足,极易诱发危象。

三、 临床表现与紧急识别信号
早期“三多一少”加剧多饮、多尿、多食症状会突然变得极其明显,尤其是烦渴与尿量剧增,伴随体重在短期内快速下降。这是身体对高血糖最直接的代偿反应。
消化系统与呼吸系统警报 DKA患者常出现恶心、呕吐、腹痛(易误诊为急腹症);为代偿酸中毒,呼吸会变得深快(Kussmaul呼吸),呼出气体带有烂苹果味(丙酮气味)。
神经系统功能进行性恶化 随着脱水加重与渗透压升高,患者从乏力、嗜睡、视力模糊,迅速进展至意识模糊、定向力障碍、抽搐,最终陷入昏迷。这是HHS最突出的特征,也是病情危重的标志。
空腹血糖达到23.6 mmol/L绝非偶然波动,它是一道明确的红色警报,标志着身体已处于严重的代谢失衡与器官功能衰竭边缘,唯有通过医院急诊的静脉补液、胰岛素强化治疗、电解质精密补充及诱因处理等综合抢救措施,方能逆转危局,任何居家观察或自行用药的尝试都可能带来不可挽回的后果。
