已达到糖尿病诊断阈值,且属重度高血糖,需要立即就医评估与处理。下午测得20.7 mmol/L若为随机血糖,已明显高于糖尿病的随机血糖≥11.1 mmol/L阈值;若为餐后2小时血糖,同样达到糖尿病阈值;只有在严格空腹(至少8小时)条件下达到或超过7.0 mmol/L才符合空腹标准。无论属于哪一种,该数值均提示显著高血糖风险,应尽快到医院完善检查与处置。
一、血糖数值的意义与诊断判定
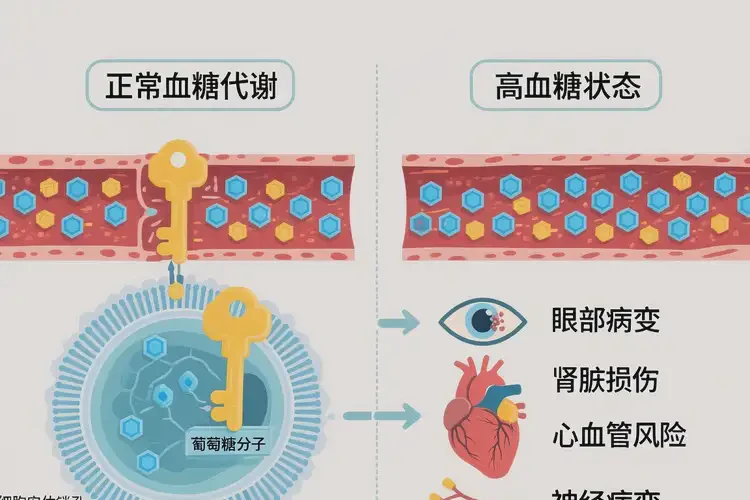
下表帮助快速判断该读数的含义与下一步建议(以静脉血浆葡萄糖为准):
| 测量时点 | 读数 | 与诊断阈值的关系 | 初步判断 | 建议 |
|---|---|---|---|---|
| 随机血糖(任意时间,通常与上次进餐时间无关) | 20.7 mmol/L | 远高于≥11.1 mmol/L | 已达到糖尿病阈值;若伴有典型症状,可支持诊断 | 立即就医,完善检查,排除急性并发症 |
| 餐后2小时血糖(从第一口开始计时) | 20.7 mmol/L | 远高于≥11.1 mmol/L | 已达到糖尿病阈值 | 立即就医,评估并发症风险 |
| 空腹血糖(至少8小时无热量摄入) | 20.7 mmol/L | 远高于≥7.0 mmol/L | 已达到糖尿病阈值 | 立即就医,系统评估与规范治疗 |
诊断判定要点:在有典型症状(如多饮、多尿、多食、体重下降)时,任一满足阈值即可确诊;无症状时,通常需在另一日重复确认或结合其他指标(如OGTT 2小时≥11.1 mmol/L、HbA1c≥6.5%)综合判定。
二、紧急处理与就医要点

- 出现20.7 mmol/L时,优先排除急性代谢并发症,尤其是糖尿病酮症酸中毒(DKA);应尽快检测血酮/尿酮与动脉血气,并评估脱水与电解质情况。
- 立即前往医院(内分泌科或急诊),在医务人员指导下进行静脉补液、纠正电解质、胰岛素治疗等;切勿自行大剂量用药或延误就诊。
- 同步完善检查:空腹血糖、餐后2小时血糖、OGTT、HbA1c、尿酮/血酮、电解质、肾功能、血脂、血压等,为分型与治疗方案提供依据。
三、糖尿病分型与长期管理概览
- 分型包括:1型糖尿病、2型糖尿病、妊娠期糖尿病、其他特殊类型;中年人常见为2型糖尿病,但需结合抗体、临床特征与胰岛功能综合判断。
- 长期管理遵循“五驾马车”:糖尿病教育、医学营养治疗、运动治疗、病情监测、药物治疗;药物可选二甲双胍、磺脲类、格列奈类、噻唑烷二酮类、α-葡萄糖苷酶抑制剂、DPP-4抑制剂、SGLT-2抑制剂或胰岛素,个体化制定方案。
四、糖尿病前期与血糖分层参考
- 理解分层有助于认识风险:空腹血糖受损(IFG)6.1–6.9 mmol/L;糖耐量减低(IGT)7.8–<11.1 mmol/L;达到空腹≥7.0 mmol/L、OGTT 2小时≥11.1 mmol/L、随机≥11.1 mmol/L(伴症状)或HbA1c≥6.5%可诊断糖尿病。
- 对照参考(静脉血浆葡萄糖,单位mmol/L):
| 指标 | 正常 | 糖尿病前期 | 糖尿病阈值 |
|---|---|---|---|
| 空腹血糖 | <6.1 | 6.1–6.9 | ≥7.0 |
| 2小时OGTT | <7.8 | 7.8–<11.1 | ≥11.1 |
| 随机血糖 | — | — | ≥11.1(通常需伴典型症状) |
当读数达到或超过糖尿病阈值,尤其是≥20 mmol/L的重度升高,提示并发症风险显著增加,需紧急处理与系统管理。
医学安全提示:上述信息用于健康教育,不能替代医生面对面诊疗;如出现20.7 mmol/L或伴有恶心、呕吐、腹痛、呼吸深快、明显乏力、意识改变等,请立即就医或呼叫急救。
