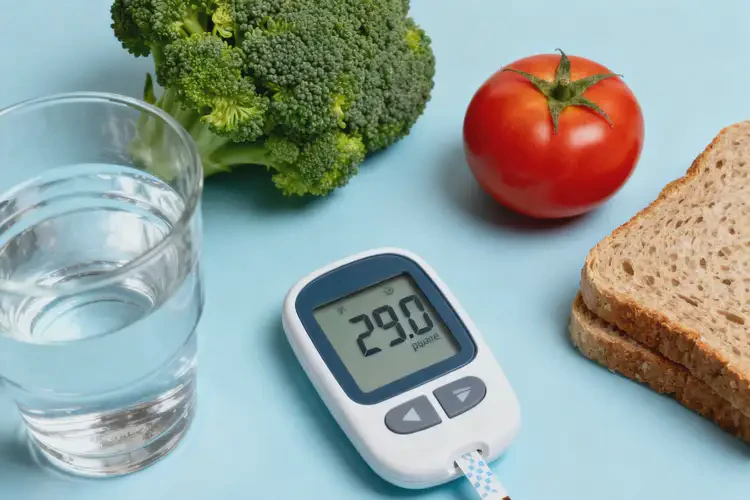29.0mmol/L 属于极危血糖水平,高度提示糖尿病可能,需立即就医。晚餐血糖达 29.0mmol/L 已远超正常范围,无论是否有糖尿病病史,都属于紧急情况。该数值符合糖尿病的诊断线索,且可能引发严重急性并发症,但需结合其他检查结果明确诊断,首要任务是立即采取医疗干预控制血糖,避免危及生命。
一、血糖 29.0mmol/L 的临床意义与风险
1. 与正常血糖的数值对比
正常血糖水平与 29.0mmol/L 的差异显著,具体对比见下表:
| 血糖类型 | 正常范围(mmol/L) | 29.0mmol/L 的状态 | 关键差异 |
|---|---|---|---|
| 空腹血糖(FPG) | 3.9~6.1 | 远超上限 4 倍以上 | 已达严重高血糖标准 |
| 餐后 2 小时血糖(2hPG) | <7.8 | 远超上限 2 倍以上 | 提示血糖调节功能严重受损 |
| 随机血糖 | 无固定标准,需结合症状 | 极危水平 | 若伴随症状可直接提示糖尿病急性并发症 |
2. 潜在的急性并发症风险
- 糖尿病酮症酸中毒(DKA):血糖极高时,机体无法利用葡萄糖供能,转而分解脂肪产生酮体,堆积后引发酸中毒,表现为呼吸深快、呼气有烂苹果味、嗜睡甚至昏迷。
- 高血糖高渗状态(HHS):血液因高糖呈高渗状态,导致细胞脱水,可出现意识障碍、抽搐、昏迷,病死率较高。
- 其他危害:血液黏稠度增加,加重肾脏负担,可能伴随严重脱水、电解质紊乱等,短期内危及生命。
二、糖尿病的诊断依据与鉴别
1. 糖尿病的官方诊断标准
诊断需结合以下任一指标,单次血糖 29.0mmol/L 已满足紧急诊断线索:
- 空腹血糖≥7.0mmol/L;
- 餐后 2 小时血糖≥11.1mmol/L;
- 口服葡萄糖耐量试验(OGTT)中 2 小时血糖≥11.1mmol/L;
- 糖化血红蛋白(HbA1c)≥6.5%,可反映过去 8~12 周平均血糖水平。
2. 需排除的其他高血糖原因
除糖尿病外,部分情况也可能导致血糖急剧升高,需通过检查鉴别:
| 可能原因 | 核心特征 | 鉴别要点 |
|---|---|---|
| 应激状态 | 外伤、手术、感染、情绪激动等诱因 | 诱因去除后血糖可逐渐恢复,无糖尿病病史 |
| 药物影响 | 服用糖皮质激素(如泼尼松)、利尿剂(如氢氯噻嗪)等 | 有明确用药史,停药后血糖可能回落 |
| 内分泌疾病 | 甲状腺功能亢进、库欣综合征等 | 伴随相应症状,如甲状腺肿大、满月脸等 |
| 肝脏疾病 | 肝炎、肝硬化导致肝脏糖代谢异常 | 肝功能检查异常,有肝脏疾病病史 |

三、紧急处理与就医建议
1. 即时处理措施
- 立即拨打 120 急救电话,明确告知血糖数值及有无不适症状(如呼吸困难、意识模糊等);
- 保持患者呼吸道通畅,头偏向一侧,避免呕吐物窒息,暂不喂食饮水以防呛咳;
- 监测生命体征,记录脉搏、呼吸、意识状态变化,准备好既往病史资料供医生参考。
2. 就医后的核心检查项目
- 基础血糖评估:测定空腹血糖、餐后血糖、随机血糖,明确血糖波动情况;
- 代谢指标检测:查糖化血红蛋白了解长期血糖控制情况,查尿常规看是否有尿糖、尿酮体,排查酮症酸中毒;
- 并发症筛查:完善血生化(肝肾功能、电解质)、血气分析,评估脱水及酸中毒程度;
- 病因鉴别检查:根据情况做甲状腺功能、皮质醇水平检测,排除其他内分泌疾病。
3. 治疗原则与目标
- 紧急治疗:住院后通过静脉补液纠正脱水,小剂量胰岛素持续输注降低血糖,同步纠正电解质紊乱和酸中毒;
- 长期管理:明确糖尿病类型后制定方案,包括饮食调整(低糖、低脂、高纤维)、规律运动、药物治疗(胰岛素或口服降糖药),定期监测血糖;
- 目标控制:普通患者空腹血糖需控制在 4.4~7.0mmol/L,餐后 2 小时血糖<10.0mmol/L,糖化血红蛋白<7.0%。
血糖 29.0mmol/L 是明确的危急信号,即便此前未确诊糖尿病,该数值也高度提示疾病存在,且伴随急性并发症风险。此时不可自行用药或等待观察,必须立即寻求急诊医疗救助,通过专业检查明确诊断并控制血糖。后续需遵循医嘱完成长期管理,调整生活方式,定期监测血糖及并发症相关指标,才能降低高血糖对心、肾、神经等脏器的慢性损害,保障健康安全。