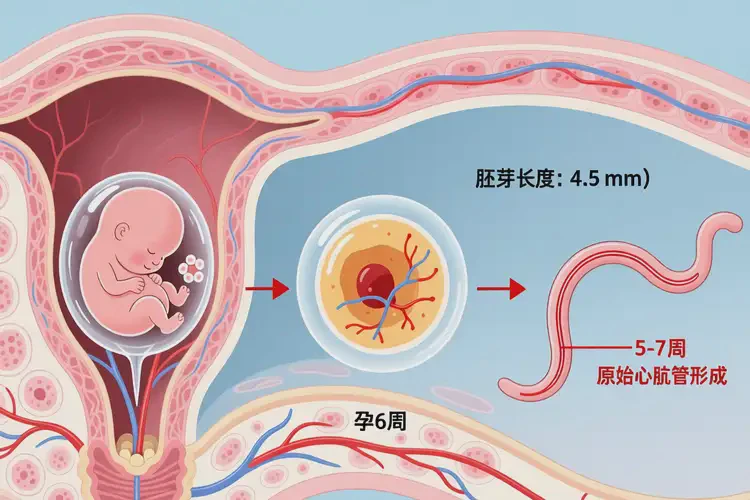
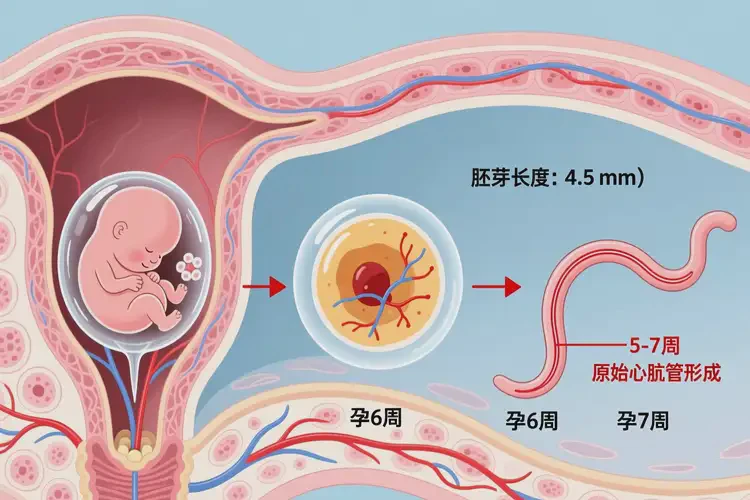
“孕2周5天”通常无法检测到胎心,72次/分数值本身无临床意义;若实际为孕6-7周(胚芽≥5mm)仍仅72次/分,则提示胚胎停育风险极高,需结合超声综合评估,积极保胎意义极小。
临床上所称的“孕2周5天”是指从末次月经第一天起算的医学孕周,此时受精尚未发生或刚刚完成,胚胎尚处于受精卵或早期囊胚阶段,远未形成原始心管,根本不可能出现胎心搏动。若在此孕周声称测得“胎心率72次/分”,极大概率是测量误差(如将母体脉搏、肠道蠕动误认为胎心)或孕周计算错误。若患者实际已处于孕6-7周(即受精后约4-5周),超声已能清晰观察到胚芽,此时若胎心率仅为72次/分,则远低于该阶段正常下限(通常≥90-100次/分),高度提示胚胎活力严重不足或胚胎停育,需立即由专业医生结合胚芽长度、孕囊发育等指标进行综合判断,而非单纯依赖保胎治疗。
一、明确孕周与胎心出现的科学关系
- 孕周计算标准:医学上统一采用末次月经法计算孕周,而非受精日。“孕2周5天”时,实际受精时间约为0-1天,胚胎尚未着床或刚完成着床,处于囊胚阶段,绝无可能产生胎心。真正的心管搏动最早可在医学孕周5-6周(即受精后3-4周)通过经阴道超声检测到。
- 胎心出现的前提条件:胎心的产生与胚芽长度密切相关。当胚芽长度≥2mm时,才有可能观察到心管搏动;而胚芽长度≥7mm时若仍无胎心搏动,则是诊断胚胎停育的明确超声标准之一。脱离胚芽长度谈胎心率是毫无意义的。
胚胎发育阶段 | 对应医学孕周 | 胚芽典型长度 | 胎心可测性 | 胎心率正常参考范围 |
|---|---|---|---|---|
囊胚期 | 孕2-3周 | 不适用(无胚芽) | 不可测 | 无 |
卵黄囊出现 | 孕4-5周 | <2mm | 通常不可测 | 无 |
心管搏动初现 | 孕5-6周 | 2-4mm | 经阴超可能检出 | 90-110次/分(初期较低) |
胎心稳定可测 | 孕6-7周 | 5-9mm | 经腹/经阴超均可检出 | 100-170次/分(快速上升期) |
- 数值72的临床解读:在孕5-6周初现胎心时,心率通常从90-100次/分起始并迅速上升;若此时已能稳定测量却仅为72次/分,则属于重度胎心过缓。大量临床研究证实,孕7周前胎心率持续低于90-100次/分,其自然流产的风险接近100%。
二、“保胎”决策的核心依据
- 首要排除误诊:确认“孕2周5天”是否为真实孕周。需通过末次月经日期、排卵监测记录或早期血HCG翻倍情况来校正。若实际孕周已达6周以上,则必须进行高分辨率超声检查,重点评估孕囊直径、卵黄囊有无及胚芽长度。
- 超声诊断标准:依据国际通行指南,若超声显示胚芽长度≥7mm而无胎心搏动,或平均孕囊直径≥25mm而无胚胎,即可确诊为胚胎停育。此时,任何“保胎”措施均无法逆转结局,反而可能延误清宫时机,增加感染或大出血风险。
- 动态观察的价值:对于孕周偏小(如胚芽<5mm)且胎心微弱(如80-90次/分)的临界病例,可选择48-72小时内复查超声。若胎心率无上升趋势或胚芽无增长,同样预示不良结局。
三、患者应采取的科学应对
- 即刻就医:一旦发现报告单上出现“胎心率72”字样,无论孕周如何标注,都应立即携带所有检查资料,前往正规医院妇产科就诊,切勿自行服药“保胎”。
- 要求完整超声报告:向医生索取包含孕囊大小、胚芽顶臀长、卵黄囊描述等关键参数的详细超声图文报告,这是判断预后的唯一客观依据。
- 理性看待“保胎”:现代医学认为,绝大多数早期流产是胚胎自身染色体异常导致的自然淘汰过程,属于不可抗力。盲目保胎不仅无效,还可能对母体造成不必要的药物副作用和心理负担。
面对早期妊娠的不确定性,精准的孕周评估和规范的超声检查是做出正确决策的基石。将母体脉搏误认为胎心,或在胚胎尚未发育到产生心跳的阶段就进行无谓的干预,都是对医疗资源的浪费和对自身健康的误判。当医学证据明确指向胚胎停育时,及时终止妊娠、休养身心、为下一次健康孕育做好准备,才是最理性的选择。